Η μυκοπλάσμωση στις γυναίκες είναι μολυσματική ασθένεια που προκαλείται από μονοκύτταρα βακτήρια μυκοπλάσματος. Αυτοί οι μικροοργανισμοί των πρωτόζωων μπορούν να παραμείνουν επί της βλεννογόνου μεμβράνης των γεννητικών οργάνων για πολύ μεγάλο χρονικό διάστημα και να μην ενοχλούν το άτομο. Αυτός είναι ο λόγος για τον οποίο συχνά δεν είναι δυνατόν να ανιχνευθούν τα μυκοπλάσματα αμέσως.
Τι είναι η μυκοπλάσμωση και η μετάδοση;
Η μυκοπλάσμωση είναι μια ασθένεια, ο κύριος ρόλος στην ανάπτυξη της οποίας διαδραματίζουν τα απλούστερα βακτήρια του μυκοπλάσματος. Είναι παρόντες στο σώμα των ζώων, των ανθρώπων, στην επιφάνεια των φυτών. Τα μυκοπλάσματα είναι ανεξάρτητοι ζωντανοί μικροοργανισμοί, παρασιτικοί στον ενδοκυτταρικό χώρο.
Η δομή των μυκοπλασμάτων δεν επιτρέπει την εκχώρησή τους σε ιό ή βακτήρια, η ανίχνευσή τους με οπτικό μικροσκόπιο είναι αδύνατη.
Συνολικά, το φάρμακο σήμερα γνωρίζει 16 τύπους αυτών των μικροοργανισμών που μπορεί να βρίσκονται στο ανθρώπινο σώμα. 10 είδη μικροβίων ζουν στο στόμα, τα υπόλοιπα βρίσκονται στις βλεννογόνες μεμβράνες του ουρογεννητικού συστήματος.
Η δυσκολία είναι η έλλειψη γνώσης ορισμένων τύπων βακτηρίων, τα οποία μπορεί να εμποδίσουν τη σωστή διάγνωση.
Οι πιο επικίνδυνες για την ανθρώπινη υγεία είναι οι ακόλουθοι τύποι μυκοπλάσματος:
- Mycoplasma genitalium;
- Mycoplasma hominis
Αν η ανάλυση έδειξε την παρουσία άλλων ειδών, δεν υπάρχει λόγος ανησυχίας.
 Τις περισσότερες φορές, το γεννητικό όργανο του μυκοπλάσματος και οι ομογενείς εγκαθίστανται στις βλεννογόνες μεμβράνες των γεννητικών οργάνων, ανεξάρτητα από το φύλο ή την ηλικία. Έτσι, το mycoplasma hominis είναι παρόν στην επιφάνεια των γεννητικών οργάνων κατά τη γέννηση σε περισσότερο από το 20% των κοριτσιών. Ο κίνδυνος μόλυνσης των αγοριών είναι πολύ χαμηλότερος.
Τις περισσότερες φορές, το γεννητικό όργανο του μυκοπλάσματος και οι ομογενείς εγκαθίστανται στις βλεννογόνες μεμβράνες των γεννητικών οργάνων, ανεξάρτητα από το φύλο ή την ηλικία. Έτσι, το mycoplasma hominis είναι παρόν στην επιφάνεια των γεννητικών οργάνων κατά τη γέννηση σε περισσότερο από το 20% των κοριτσιών. Ο κίνδυνος μόλυνσης των αγοριών είναι πολύ χαμηλότερος.
Υπάρχουν περιπτώσεις όπου τα παιδιά που έλαβαν λοίμωξη ενώ περνούσαν μέσω του καναλιού γέννησης ανακτώνται χωρίς καμία θεραπεία.
Αλλά αυτό είναι συνήθως χαρακτηριστικό των αγοριών, και όχι των κοριτσιών. Από αυτή την άποψη, μεταξύ των εφήβων κοριτσιών που απέχουν από το σεξ, παρατηρείται μυκόπλασμα hominis σε μόλις 15%. Αλλά για εκείνους που έρχονται σε επαφή με έναν σύντροφο, αρχίζει να κάνει σεξ νωρίς, ο κίνδυνος αυτού του ιού είναι υψηλότερος, επειδή τα βακτήρια μεταδίδονται σεξουαλικά. Το Mycoplasma hominis είναι παρόν στο 25% των γυναικών, οι άνδρες είναι λιγότερο ευαίσθητοι σε αυτό το βακτήριο. Επίσης στους ανθρώπους μπορεί να εμφανιστούν μυκητιασικά γεννητικά όργανα, αν και αυτά τα βακτήρια είναι λιγότερο συνηθισμένα.
Ο κύριος τρόπος μετάδοσης είναι η σεξουαλική επαφή με ένα μολυσμένο άτομο. Ταυτόχρονα, ο κίνδυνος ανάπτυξης μυκοπλάσμωσης είναι υψηλός, τόσο κατά τη διάρκεια του σεξουαλικού όσο και του πρωκτού. Το μόνο φάρμακο που μπορεί να αποτρέψει τη μόλυνση είναι ένα μηχανικό μέσο προστασίας. Συχνά η μυκοπλάσμωση χαρακτηρίζεται ως υποτονική παθολογία, τα συμπτώματα των οποίων δεν εμφανίζονται αμέσως, αλλά 3-4 μήνες μετά την κατάποση των βακτηριδίων.
Ο κίνδυνος μυκοπλάσμωσης είναι η απουσία σημείων που υποδηλώνουν ασθένεια. Οι περισσότεροι από τους μολυσμένους ανθρώπους δεν υποπτεύονται καν την παρουσία λοίμωξης.
Μερικοί γιατροί δεν αποκλείουν τη μόλυνση με μυκοπλάσμωση μέσα από καθημερινά αντικείμενα. Ωστόσο, δεν μπορεί να ειπωθεί με 100% βεβαιότητα ότι μια μόλυνση μπορεί να εισέλθει στο σώμα με αυτόν τον τρόπο.
Συμπτώματα μυκοπλάσμωσης
 Δεν υπάρχουν τυπικά συμπτώματα αυτής της ασθένειας. Τις περισσότερες φορές υπάρχει περιοδική απόρριψη, κνησμός, αίσθημα καύσου στον κόλπο, δυσφορία κατά τη διάρκεια της ούρησης.
Δεν υπάρχουν τυπικά συμπτώματα αυτής της ασθένειας. Τις περισσότερες φορές υπάρχει περιοδική απόρριψη, κνησμός, αίσθημα καύσου στον κόλπο, δυσφορία κατά τη διάρκεια της ούρησης.
Τα συμπτώματα εξαρτώνται από την επικράτηση της φλεγμονώδους διαδικασίας. Με την ήττα της μήτρας, τα παραρτήματα μπορεί να διαταράξουν τον πόνο στον κάτω κοιλιακό χώρο. Εάν η θεραπεία συνταγογραφείται χωρίς διάγνωση ή χρησιμοποιούνται παραδοσιακές μέθοδοι, οι διαδικασίες ενδέχεται να υποχωρήσουν προσωρινά, αλλά σύντομα θα επανεμφανιστούν.
Η ασθένεια παίρνει μια χρόνια πορεία. Μια τέτοια μυκοπλάσμωση είναι επικίνδυνη με τις ακόλουθες επιπλοκές:
- χρόνια ενδομητρίτιδα.
- στειρότητα;
- αποβολή του εμβρύου.
- μη φυσιολογική ανάπτυξη του εμβρύου.
- υψηλή συχνότητα εμφάνισης παιδιών στην περιγεννητική περίοδο.
Ως εκ τούτου, πριν από την έναρξη της θεραπείας, απαιτείται να υποβληθεί σε πλήρη διάγνωση.
Διαγνωστικά
Τα διαγνωστικά αποτελούνται από τις ακόλουθες μεθόδους:
- PCR. Βάσει αυτής της μοριακής γενετικής διάγνωσης, είναι δυνατόν να εντοπιστεί το πρόβλημα με ακρίβεια μέχρι 96%. Για ανάλυση, λαμβάνονται αίμα, βλέννα, ούρα ή απόξεση της ουρογεννητικής οδού. Το κύριο μειονέκτημα είναι το υψηλό κόστος της μεθόδου.
- Πολιτιστική μέθοδος. Χρησιμοποιημένο βλεννογόνο ή ούρα. Πρόκειται για μια ακριβή ανάλυση που όχι μόνο θα καθορίζει τον τύπο του μικροοργανισμού, αλλά και θα εξετάζει την αντοχή τους στα αντιβιοτικά. Το μειονέκτημα της μεθόδου είναι ότι οι ειδικοί πρέπει να αναπτύξουν μια αποικία βακτηρίων για μεγάλο χρονικό διάστημα. Μπορεί επίσης να υπάρχουν κάποιες δυσκολίες με την αποκωδικοποίηση του αποτελέσματος. Για παράδειγμα, οι υγιείς γυναίκες μπορεί επίσης να έχουν μυκόπλασμα, και εδώ είναι σημαντικό να κατανοήσουμε και να εκτιμήσουμε την αξία του προτύπου και της παθολογικής κατάστασης.
- Υπερηχογράφημα των πυελικών οργάνων και της ουροδόχου κύστης. Αυτό θα καθορίσει τον τρόπο με τον οποίο εμπλέκεται το ανθρώπινο ουροποιητικό σύστημα.
Ως πρόσθετη μελέτη, μπορούν να συνταγογραφηθούν κλινικές εξετάσεις αίματος.
Πρόληψη
Κατά τον προγραμματισμό μιας εγκυμοσύνης, πρέπει να εξεταστείτε για όλες τις σεξουαλικά μεταδιδόμενες λοιμώξεις και, αν εντοπιστούν, είναι επιτακτική η θεραπεία τους.
Άλλες συστάσεις:
- επισκεφθείτε τον γυναικολόγο μια φορά το χρόνο, ακόμη και αν δεν υπάρχουν παράπονα.
- χρησιμοποιήστε προφυλακτικό όταν υπάρχουν αμφιβολίες για το σεξουαλικό σύντροφο.
- εγκαταλείπουν το περιστασιακό φύλο.
- να παρακολουθεί την κατάσταση της ασυλίας και να την βελτιώνει.
- θεραπεία των ΚΝΝ.

Η μυκοπλάσμωση συχνά εμφανίζεται χωρίς χαρακτηριστικά συμπτώματα, τα οποία μπορεί να δημιουργήσουν δυσκολίες στην έγκαιρη διάγνωση και θεραπεία ασθενειών.
Θεραπεία με μυκοπλάσμωση
Μετά την ανίχνευση της μυκοπλάσμωσης, η θεραπεία γίνεται μόνο με τη χρήση αντιβακτηριακών φαρμάκων. Σε ορισμένες περιπτώσεις, ένας ειδικός μπορεί να συνταγογραφήσει μια ολόκληρη σειρά φαρμάκων: βιταμίνες, προβιοτικά, ανοσοτροποποιητές.
Η αντιβακτηριακή θεραπεία πραγματοποιείται αποκλειστικά υπό την επίβλεψη του θεράποντος ιατρού, δεδομένου ότι η ανεξάρτητη συνταγή φαρμάκων δεν μπορεί μόνο να θεραπεύσει την ασθένεια, αλλά και να βλάψει το σώμα. Επιπλέον, κατά την επιλογή ενός ειδικού φαρμάκου βασίζεται στην ανάλυση δεδομένων, με την οποία μπορείτε να καθορίσετε ποιοι αντιβακτηριακοί παράγοντες θα είναι πιο αποτελεσματικοί σε μια συγκεκριμένη περίπτωση.
Κατά τη θεραπεία αντιβιοτικών απαιτείται να ακολουθήσετε μερικούς απλούς κανόνες.
Εάν προκύψουν ανεπιθύμητες ενέργειες, αναφέρετε τους σε ειδικό και θυμηθείτε ότι η ταυτόχρονη αγωγή με αντιβιοτικά και πρόσληψη αλκοόλ απαγορεύεται αυστηρά.
Δεδομένου ότι το μυκόπλασμα μεταδίδεται σεξουαλικά, πρέπει να αντιμετωπίζεται όχι μόνο για τις γυναίκες, αλλά και για τους άνδρες. Τα πιο δημοφιλή αντιβακτηριακά φάρμακα είναι:
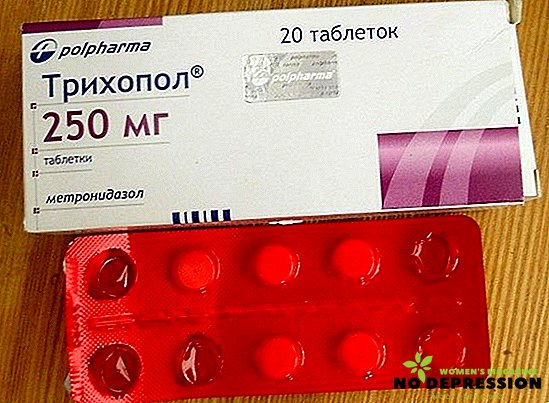
- Trichopol. Διατίθεται σε μορφή χαπιού. Σας επιτρέπει να θεραπεύετε όχι μόνο τη μυκοπλάσμωση, αλλά και μια σειρά από άλλες ασθένειες, όπως χλαμύδια, τριχονομία. Η ιδιαιτερότητα αυτού του φαρμάκου είναι η δυνατότητα χρήσης του σε συνδυασμό με αντιβιοτικά μιας άλλης σειράς.
- Metrogil. Το εργαλείο διατίθεται σε δισκία και σε μορφή πηκτώματος. Είναι συνταγογραφείται στους άνδρες για εξωτερική χρήση.
- Επιπλέον, το Sumamed συνταγογραφείται για θεραπεία. Χρησιμοποιείται με τη μορφή δισκίων, το μάθημα - έως και 5 ημέρες. Η ιδιαιτερότητα αυτού του εργαλείου είναι η ικανότητα συσσώρευσης σε ιστούς και κύτταρα. Αυτό κάνει αυτό το εργαλείο πολύ αποτελεσματικό.
- Αζιθρομυκίνη. Το φάρμακο τείνει να διεισδύσει στους ιστούς του ουρογεννητικού συστήματος, συσσωρεύεται εκεί, το οποίο σας επιτρέπει επίσης να αποβάλλετε αποτελεσματικά όλους τους μικροοργανισμούς.
- Δοξυκυκλίνη Συνήθως συνταγογραφείται σε κάψουλες που πρέπει να πλυθούν με νερό. Αλλά σε σπάνιες περιπτώσεις μπορεί επίσης να συνταγογραφηθεί ενδοφλέβια χορήγηση. Αυτό το εργαλείο μπορεί να χρησιμοποιηθεί για τη θεραπεία των εγκύων και των θηλαζουσών μητέρων.
- Wilprafen. Διατίθεται με τη μορφή δισκίων που πρέπει να ληφθούν σε διάστημα 12 ωρών, η διάρκεια της θεραπείας δεν είναι μικρότερη από 10 ημέρες. Μπορεί να χρησιμοποιηθεί για τη θεραπεία παιδιών κάτω του ενός έτους.
- Amoxiclav Τα μέσα απορροφώνται γρήγορα και προκαλούν την ταχύτητά τους. Συχνά συχνά συνταγογραφείται στις γυναίκες, επειδή συσσωρεύεται στις ωοθήκες και τη μήτρα, παρέχοντας το μέγιστο αποτέλεσμα.
Τα αντιβιοτικά είναι αρκετά επιθετικά φάρμακα. Σκοτώνουν όχι μόνο παθογόνο, αλλά και χρήσιμη μικροχλωρίδα. Ως εκ τούτου, είναι επιπροσθέτως απαραίτητο να ληφθούν πρεβιοτικά, τα οποία θα αποικίσουν το σώμα με βιφτοβακτήρια και γαλακτοβακίλλια.
Ο γιατρός μπορεί να συνταγογραφήσει Linex, Normoflorin, Florin, Lacidofil, Bifidumbacterin. Τα προγράμματα και η διάρκεια της εισδοχής θα καθορίσει το γιατρό.
Σε ορισμένες περιπτώσεις, οι γιατροί μπορούν να συνταγογραφήσουν και να χρησιμοποιήσουν αντιμυκητιακά φάρμακα, για παράδειγμα, Fluconazole. Επιπλέον, μπορείτε να συνταγογραφήσετε σύριγγα, στην περίπτωση αυτή, Miramistin ή Chlorhexidine θα κάνει.
Επιπλέον, οι γιατροί συστήνουν τη λήψη βιταμινών, καθώς το μυκόπλασμα συχνά εκδηλώνεται σε φόντο εξασθενημένης ανοσίας. Επιπλέον, απαιτείται να λαμβάνετε ανοσοδιεγέρτες. Το πιο διάσημο από αυτά: Ιντερφερόν, Γουόμπενσυμ.
Μερικοί επιπλέον χρησιμοποιούν λαϊκές θεραπείες: λεμόνι, ginseng, echinacea. Μετά τη θεραπεία, είναι πολύ σημαντικό να υποβληθεί σε επανεξέταση για να επιβεβαιωθεί η απουσία μυκοπλάσματος στο σώμα. Διενεργείται όχι νωρίτερα από 30 ημέρες μετά τη λήξη της θεραπείας με αντιβιοτικά.