Πολλά ζευγάρια δεν γνωρίζουν καν μια τέτοια έννοια όπως η σύγκρουση των ρωσών. Σχεδόν κανείς δεν ενδιαφέρεται για το φαινόμενο αυτό στην καθημερινή ζωή, καθώς δεν έχει αρνητικό αντίκτυπο.
Αλλά η σύγκρουση κατά τη διάρκεια της εγκυμοσύνης είναι αρκετά επικίνδυνη και μπορεί να προκαλέσει την ανάπτυξη διαφόρων παθολογιών. Η κατάσταση αυτή συμβαίνει όταν το rhesus των γονέων δεν ταιριάζει πολύ μαζί.

Τι είναι η σύγκρουση με ρέζους κατά τη διάρκεια της εγκυμοσύνης
Πρώτα πρέπει να εξηγήσετε, αλλά ποιος είναι ο παράγοντας Rh γενικά; Rh παράγοντας - μια πρωτεΐνη που βρίσκεται στην επιφάνεια των κυττάρων του αίματος, δηλαδή, τα ερυθρά αιμοσφαίρια. Αυτή η πρωτεΐνη έχει ανθρώπους με θετικό rhesus, με αρνητική απουσία.
Η σύρραξη της ρήξης κατά τη διάρκεια της εγκυμοσύνης είναι ένα φαινόμενο στο οποίο η μέλλουσα μητέρα έχει θετικό Rh, και το έμβρυο είναι αρνητικό. Η σύγκρουση συμβαίνει άμεσα μεταξύ της εγκύου και του εμβρύου.
Κατά κανόνα, η σύγκρουση δεν συμβαίνει στην πρώτη εγκυμοσύνη, αλλά σε επόμενες. Παρά το γεγονός αυτό, συμβαίνει συχνά ότι ένα τέτοιο φαινόμενο συμβαίνει σε μια γυναίκα Πριμιπάρα. Πιστεύεται ότι η ασυμβατότητα κατά τη διάρκεια της πρώτης παιδικής ηλικίας είναι η ασφαλέστερη, αφού η απάντηση στην ανοσία δεν είναι τόσο ισχυρή.
Πότε και γιατί η σύγκρουση του rhesus
Η σύγκρουση Rhesus είναι δυνατή μόνο σε δύο περιπτώσεις: κατά τη μετάγγιση ασυμβίβαστου αίματος και κατά τη διάρκεια της εγκυμοσύνης. Για την εμφάνιση αυτής της ασυμβατότητας κατά τη διάρκεια της εγκυμοσύνης, πρέπει:
- το έμβρυο πρέπει να έχει θετικό αίμα, δηλαδή να το κληρονομήσει από τον πατέρα.
- Το αίμα της μελλοντικής μητέρας θα πρέπει να έχει αντισώματα στη πρωτεΐνη D, στην επιστήμη αυτή ονομάζεται ευαισθητοποίηση.
Φυσικά, η κύρια αιτία ασυμβατότητας είναι ο διαφορετικός παράγοντας Rh της μητέρας και του ωαρίου. Ακόμα, μερικοί εμπειρογνώμονες σε αυτό το θέμα, υπάρχει μια άποψη που υπογραμμίζει διάφορες πρόσθετες αιτίες της σύγκρουσης Rhesus.
Αυτή η θεωρία βασίζεται στο γεγονός ότι η παραγωγή αντισωμάτων προκλήθηκε από προηγούμενες εγκυμοσύνες, ανεξάρτητα από το πόσο τελείωσαν. Αυτό που είναι σημαντικό είναι το γεγονός ότι έγινε η συνάντηση του μητρικού αίματος με το αίμα του εμβρύου.
Οι λόγοι θα μπορούσαν να είναι οι εξής:
- Προηγούμενα γένη.
- Με καισαρική τομή.
- Χειρουργικές ή ιατρικές εκτρώσεις.
- Αποβολή κατά την πρώιμη εγκυμοσύνη.
- Έκτοπη κύηση.
- Πρόωρη αποκόλληση του πλακούντα.
Πρέπει επίσης να σημειωθεί ότι η εξέλιξη αυτή είναι εφικτή εάν η μελλοντική μητέρα κατά το παρελθόν εκτέθηκε σε ιατρικές διαδικασίες που διεξάγονται μέσω των φυσικών φραγμών του σώματος (δέρμα, βλεννογόνοι μεμβράνες). Το πιο εντυπωσιακό παράδειγμα αυτού είναι οποιαδήποτε ένεση.
Ρεφική σύγκρουση κατά τη διάρκεια της εγκυμοσύνης: πίνακας
Προκειμένου να αποφευχθεί η σύγκρουση, μια γυναίκα που σχεδιάζει να μεταφέρει ένα μωρό πρέπει να γνωρίζει το rhesus της επιλεγμένης. Σύμφωνα με τις στατιστικές, υπάρχει διαφορά μεταξύ της γυναίκας με αρνητική Rh και του Rh θετικού άνδρα σε 70% των περιπτώσεων.
Στον παρακάτω πίνακα, μπορείτε να δείτε την πιθανότητα ασυμβατότητας κατά τη διάρκεια της εγκυμοσύνης.
| Rh παράγοντα | |||
|---|---|---|---|
| Μητέρα | Πατέρα | Μωρό | Πιθανότητα ασυμβατότητας |
| θετική | θετική | 70% θετικό 30% αρνητικό | όχι |
| αρνητική | θετική | 50% θετικό 50% αρνητικό | υψηλό |
| θετική | αρνητική | 50% θετικό 50% αρνητικό | όχι |
| αρνητική | αρνητική | 100% αρνητικό | όχι |
Είναι γνωστό ότι υπάρχει ένας μύθος μεταξύ των ανθρώπων ότι η έναρξη της εγκυμοσύνης είναι αδύνατη μεταξύ των συζύγων με διαφορετικούς παράγοντες Rh. Η γνώμη αυτή είναι αναμφίβολα λανθασμένη.
Πώς συμβαίνει η διαμάχη Rh κατά τη διάρκεια της εγκυμοσύνης: συμπτώματα
Τα κλινικά συμπτώματα ασυμβατότητας μεταξύ της μελλοντικής μητέρας και του εμβρύου απουσιάζουν. Αυτό το φαινόμενο είναι μια έγκυος γυναίκα που δεν μπορεί να διαγνώσει μόνη της. Τα συμπτώματα της σύγκρουσης ανιχνεύονται με υπερήχους.
Τα σημεία παραβίασης είναι:
- πρήξιμο και πάχυνση του πλακούντα.
- αύξηση του μεγέθους του εμβρυϊκού σώματος.
- αυξημένο μέγεθος ήπατος και σπλήνα.
- παραβίαση της θέσης του μωρού, δηλαδή, τα πόδια του αποσυρθώνονται στα πλάγια.
- το περίγραμμα του κεφαλιού του μωρού γίνεται διπλό, το οποίο μιλάει για οίδημα.
- το υγρό απεικονίζεται στον καρδιακό θύλακα και στο θώρακα του εμβρύου.
Εάν εντοπίσετε τα παραπάνω συμπτώματα στη μελέτη, ο γιατρός κάνει μια διάγνωση όπως η αιμολυτική ασθένεια, η οποία θα συμβεί σε ένα παιδί μετά τη γέννηση.
Η αιμολυτική παθολογία έχει 3 μορφές ροής:
- Οίδημα.
- Anemic.
- Icteric
Η πιο σοβαρή μορφή θεωρείται οίδημα. Ένα μωρό που έχει αυτή τη μορφή της νόσου χαρακτηρίζεται από την παρουσία μειωμένων αντανακλαστικών, επιληπτικών κρίσεων και εμετού.

Διαγνωστικά, αναλύσεις, έρευνα
Οι έγκυες γυναίκες που έχουν ασυμβατότητα με το έμβρυο είναι πιο ευαίσθητοι ειδικοί ελέγχου. Τακτικά αποστέλλονται για δοκιμές και υπερήχους. Η προσεκτική διάγνωση είναι κατανοητή, οι γιατροί προσπαθούν να αποτρέψουν την ανάπτυξη παθολογιών ή διαφόρων ειδών επιπλοκών, καθώς και να καθορίσουν την πιο ευνοϊκή περίοδο παράδοσης.
Οι διαγνωστικές μέθοδοι περιλαμβάνουν:
- Δοκιμή αίματος για αντισώματα. Αυτή η διαδικασία προγραμματίζεται μία φορά το μήνα και καθορίζει τη δυναμική του τίτλου του αντισώματος.
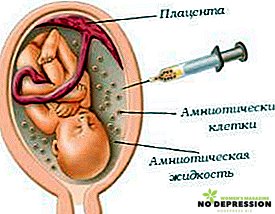
- Υπερηχογράφημα. Με αυτή τη μελέτη, οι ειδικοί ελέγχουν το μέγεθος του εμβρύου και τα εσωτερικά του όργανα, καθώς και παρακολουθούν την κατάσταση του πλακούντα.
- Doppler. Αυτή η διαγνωστική μέθοδος σας επιτρέπει να αξιολογήσετε την εργασία της καρδιάς σε ένα παιδί και να μάθετε την ταχύτητα ροής αίματος σε μεγάλα αγγεία.
- Καρδιοτοκογραφία. Με τη βοήθειά του ο γιατρός καθορίζει την παρουσία ή την απουσία υποξίας του εμβρύου.
- Αμνιοκέντηση. Αυτή η διαδικασία συνίσταται στη συλλογή μίας μικρής ποσότητας αμνιακού υγρού για την εκτίμηση της ομαλοποίησης της χολερυθρίνης στο εμβρυϊκό αίμα.
Πρέπει να σημειωθεί ότι η αμνιοπαρακέντηση είναι μια διαδικασία που γίνεται με παρεμβολή στα φυσικά εμπόδια του σώματος μιας εγκύου γυναίκας.
Αυτή η μέθοδος διάγνωσης μπορεί να έχει αρνητικές συνέπειες, οπότε η μέλλουσα μητέρα πρέπει να της δώσει τη γραπτή συγκατάθεσή της για τη διεξαγωγή τέτοιας μελέτης.
Μέθοδοι θεραπείας παθολογίας
Επί του παρόντος, η μαιευτική έχει αποδείξει την αποτελεσματικότητα μόνο μιας μεθόδου θεραπείας αυτής της παθολογίας, είναι η ενδομήτρια μετάγγιση αίματος. Αυτή η μέθοδος θεραπείας μπορεί να βελτιώσει σημαντικά την πορεία της εγκυμοσύνης, δηλαδή να μειώσει τον κίνδυνο πρόωρης γέννησης και ανάπτυξης αιμολυτικής νόσου.
 Είναι σημαντικό να θυμόμαστε ότι αυτό το είδος θεραπείας πραγματοποιείται στο νοσοκομείο υπό την επίβλεψη διαφόρων ειδικών ταυτόχρονα. Επίσης, η παραπάνω θεραπεία εκτελείται μόνο την 20η εβδομάδα της εγκυμοσύνης ή αργότερα, αλλά όχι νωρίτερα από την καθορισμένη περίοδο.
Είναι σημαντικό να θυμόμαστε ότι αυτό το είδος θεραπείας πραγματοποιείται στο νοσοκομείο υπό την επίβλεψη διαφόρων ειδικών ταυτόχρονα. Επίσης, η παραπάνω θεραπεία εκτελείται μόνο την 20η εβδομάδα της εγκυμοσύνης ή αργότερα, αλλά όχι νωρίτερα από την καθορισμένη περίοδο.
Εκτός από την ενδομήτρια μετάγγιση αίματος, υπάρχουν άλλες μέθοδοι επούλωσης που πρακτικά δεν χρησιμοποιούνται στην ιατρική. Η αναποτελεσματικότητά τους αποδεικνύεται και έχουν επίσης πολύ ισχυρή επίδραση στο ανοσοποιητικό σύστημα της μέλλουσας μητέρας.
Αυτά περιλαμβάνουν:
- θεραπεία ανοσοσφαιρίνης.
- μεταμόσχευση εγκύου στην επιδερμίδα του βιολογικού πατέρα του παιδιού.
- θεραπεία απευαισθητοποίησης.
Παρά την περιορισμένη λίστα θεραπευτικών επιλογών για παθολογία, η διόρθωση του εμβρύου κάνει μεγάλα βήματα.
Rhesus delivery delivery
Φυσικά, ο πιο αποτελεσματικός τρόπος για να σταματήσει η παράδοση των μητρικών αντισωμάτων στο έμβρυο είναι η παράδοση. Κατά το τελευταίο τρίμηνο της εγκυμοσύνης, η αύξηση του αριθμού των αντισωμάτων φθάνει ένα μέγιστο όριο. Στην περίπτωση αυτή, οι ειδικοί συνταγογραφούν την παράδοση πριν από την καθορισμένη ώρα.
Η μέθοδος παράδοσης είναι αυστηρά ατομική, καθώς εξαρτάται από τη διάρκεια της εγκυμοσύνης και την κατάσταση του παιδιού.
Η παράδοση μπορεί να γίνει με δύο τρόπους:
- Με καισαρική τομή. Στις περισσότερες περιπτώσεις, οι εμπειρογνώμονες τάσσονται σε αυτή τη μέθοδο, δεδομένου ότι είναι πιο καλοήθεις για το έμβρυο με την καθιερωμένη διαμάχη Rh.
- Φυσικός τοκετός. Η μέθοδος αυτή επιτρέπεται όταν η περίοδος κύησης υπερβαίνει τις 36 εβδομάδες και η κατάσταση του εμβρύου είναι ικανοποιητική από κάθε άποψη.
Αξίζει να θυμηθούμε ότι η παρακαταθήκη του κόλπου πραγματοποιείται υπό προσεκτική παρακολούθηση και συμμόρφωση με συστάσεις για την πρόληψη της ενδομήτριας υποξίας. Σε περιπτώσεις όπου η κατάσταση της γυναίκας που εργάζεται ή του παιδιού κινδυνεύει, εκτελείται έκτακτη καισαρική τομή.
Πιθανοί κίνδυνοι, επιπλοκές και συνέπειες για το παιδί
Όπως αναφέρθηκε παραπάνω, οι ειδικοί δίνουν ιδιαίτερη προσοχή σε ασθενείς που έχουν μια τέτοια διάγνωση ως Rh-conflict. Ο στενός έλεγχος οφείλεται στο γεγονός ότι αυτή η παθολογική κατάσταση έχει πολλές επιπλοκές και αρνητικές συνέπειες για το παιδί.
Οι πιθανοί κίνδυνοι περιλαμβάνουν:
- αποβολή κατά την πρώιμη εγκυμοσύνη ή θάνατο εμβρύου.
- την ανάπτυξη της αιμολυτικής νόσου στο νεογέννητο.
- πείνα οξυγόνου του παιδιού στη μήτρα.
- σημαντική μείωση της αιμοσφαιρίνης στο νεογέννητο.
- διαταραχή των νεφρών, της καρδιάς, του ήπατος και του εγκεφάλου ενός παιδιού.

Παρά τις παραπάνω απειλές, οι μέλλουσες μητέρες δεν πρέπει να πανικοβληθούν. Χάρη στην εφαρμογή όλων των συστάσεων του θεράποντος ιατρού, το 90% των περιπτώσεων της σύγκρουσης Rh έχουν ευνοϊκό αποτέλεσμα.
Η σύγκρουση του παράγοντα Rh στη δεύτερη εγκυμοσύνη
Στις περισσότερες περιπτώσεις, το ζήτημα της εμφάνισης της σύγκρουσης Rh κατά τη δεύτερη εγκυμοσύνη προκύπτει άμεσα από την εμφάνισή της ή από την προετοιμασία για αυτήν. Με την εμφάνιση μιας δεύτερης εγκυμοσύνης, η μέλλουσα μητέρα με αρνητική ρώσους θα πρέπει να γνωρίζει καλά τα θέματα που περιέχουν πληροφορίες σχετικά με τις επιπλοκές και τους κινδύνους ασυμβατότητας.
Μπορείτε να προσδιορίσετε τον κίνδυνο σύγκρουσης, με βάση τα ακόλουθα δεδομένα:
- Μετά από αποβολή, η πιθανότητα ασυμβατότητας είναι 3%.
- Μετά από τεχνητό τερματισμό της εγκυμοσύνης, ισούται με 5%.
- Μετά από μια επιτυχημένη γέννηση, φτάνει το 20%.

Η σύγκρουση Rhesus στη δεύτερη παιδική ηλικία θεωρείται όχι μόνο ως η πιο κοινή, αλλά και αρκετά επικίνδυνη. Το γεγονός είναι ότι κατά τη διάρκεια της δεύτερης εγκυμοσύνης, τα αντισώματα, κατά κανόνα, πολλαπλασιάζονται με έναν βασικό ρυθμό.
Σε αυτή την περίπτωση, η επερχόμενη μητέρα πηγαίνει επειγόντως στο νοσοκομείο, όπου υποβάλλεται σε υπερηχογράφημα και περνά την ανάλυση για να αξιολογήσει το αμνιακό υγρό.
Προληπτικά μέτρα
Μακριά από την τελευταία θέση σε αυτό το τεύχος είναι μέτρα πρόληψης. Είναι η συμμόρφωσή τους που μειώνει σημαντικά την ανάπτυξη ασυμβατότητας μεταξύ της μητέρας και του παιδιού κατά τη διάρκεια της δεύτερης εγκυμοσύνης.
Τα προληπτικά μέτρα έχουν ως εξής:
- γυναίκες με αρνητικό παράγοντα Rh, πρέπει να καταβάλλετε κάθε δυνατή προσπάθεια για να σώσετε την πρώτη εγκυμοσύνη.
- η μετάγγιση αίματος πρέπει να πραγματοποιείται λαμβάνοντας υπόψη το αίμα της γυναίκας και του δότη ·
- η εισαγωγή στο σώμα μιας γυναίκας ανοσοσφαιρίνης μετά την πρώτη γέννηση ή την έκτρωση.

Οι γυναίκες που σχεδιάζουν να μεταφέρουν το παιδί πρέπει απλώς να λάβουν υπόψη τις παραπάνω συστάσεις. Μην αφήσετε αυτή την παθολογική κατάσταση να πάρει την πορεία της, δεδομένου ότι με την ανεξέλεγκτη τεκνοποίηση, η μελλοντική μαμά μπορεί να επιτύχει πολύ καταστροφικές συνέπειες.
Συνοψίζοντας, μπορούμε να πούμε ότι η σύγκρουση Rhesus δεν είναι μια πρόταση, αλλά έχει σημαντικό αριθμό επιπλοκών και κινδύνων για ένα δυσμενές αποτέλεσμα. Τα ασυμβίβαστα ζευγάρια πρέπει να λαμβάνουν σοβαρά υπόψη τον οικογενειακό προγραμματισμό. Μια έγκυος γυναίκα πρέπει να υποβληθεί σε προγραμματισμένη διάγνωση εγκαίρως και να ακολουθήσει όλες τις συστάσεις ενός ειδικού.
Περισσότερες πληροφορίες σχετικά με τη σύγκρουση Rhesus βρίσκονται στο επόμενο βίντεο.













